 O diagnóstico precoce é vital para o futuro das pacientes
O diagnóstico precoce é vital para o futuro das pacientes
Afirmei no artigo anterior sobre o cancro da mama que este é o tumor maligno mais frequente na mulher. Para se perceber bem a grandeza deste problema de saúde pública, é importante informar que em Portugal ocorrem aproximadamente 4.500 novos casos de cancro da mama por ano, ou seja 11 novos casos por dia, provocando a morte de 4 mulheres por dia.
Foram também descritos os mais importantes fatores de risco que isoladamente ou em associação, comportando-se como co-carcinogéneos, contribuem significativamente para a oncogénese deste tumor.
Muitos destes fatores de risco são evitáveis ou modificáveis, pelo que a sua anulação é fundamental para a prevenção primária. É para reduzir o risco de cancro da mama que aconselhamos sistematicamente as senhoras a otimizar o seu padrão reprodutivo e, em especial a partir dos 40 anos, a aperfeiçoar o seu estilo de vida, evitando ao máximo, entre outros, o sedentarismo, a obesidade e o tabaco e preferindo uma dieta saudável mediterrânica.
Com o rastreio do cancro da mama (iniciado em Portugal em 1986) pretende-se não só um diagnóstico precoce, descobrindo tumores em estádio inicial, muito pequenos, silenciosos, não palpáveis e só vistos em mamografia ou ecografia ou em fase evolutiva não invasiva permitindo assim tratamentos menos mutilantes (cirurgia conservadora) e traumatizantes (quimioterapia). Quanto mais cedo o tumor for detetado, melhores as suas hipóteses de cura ou de uma sobrevida livre de doença bastante mais longa.
Portanto, o maior benefício do rastreio é, em última análise, diagnosticar o cancro o mais cedo possível para evitar a morte por cancro da mama.
Vários elementos concorrem para o rastreio:
1. Rastreio pessoal
1.1. Em primeiro lugar, conheça o seu corpo, nomeadamente as suas mamas (através da visão direta e ao espelho), de forma a poder descobrir rapidamente algo de anormal ou de que nunca se tenha apercebido (sobretudo nas mulheres mais novas, mais de 50% das anomalias são detetadas por elas próprias). Esteja atenta especialmente ao eventual aparecimento dos seguintes sinais de alarme:
– Nódulo,
– Retração mamilar não habitual,
– Corrimento mamilar,
– Alterações cutâneas localizadas (endurecimento, espessamento, depressão…),
– Rede venosa superficial mais visível unilateralmente,
– Aumento do volume mamário assimétrico.
 Sinais de alarme
Sinais de alarme
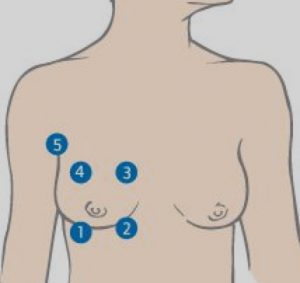
1.2. Autoexame mamário:
Palpe cuidadosamente o seu peito uma vez por mês (fixe um dia certo para não se esquecer, por exemplo o dia 1 de cada mês), durante o duche, com espuma para aumentar a sensibilidade. Há várias formas de procedimento mas faça-o de forma sistematizada, quadrante por quadrante, depois a região central (mamilo-areolar) e, finalmente a axila.
Se alguma vez detetar algum dos sinais de alarme acima referidos ou tiver dúvidas, não deixe de consultar rapidamente o seu ginecologista ou o seu médico de família. Esta atitude pode salvar a sua vida.
2. Rastreio clínico
A incidência do cancro da mama vai aumentando com a idade. Assim, pelo menos a partir dos 30 anos e, sobretudo a partir dos 40, todas as mulheres devem submeter-se anualmente, como parte importante do exame médico regular, a um cuidadoso exame clínico mamário. O ginecologista ou o médico de família deve aproveitar a oportunidade para a instruir sobre os fatores de risco e sobre o autoexame mamário, de forma a que ela possa conhecer melhor as suas mamas. A partir dos 40 anos, a frequência do exame clínico deve ser adaptada a cada caso clínico, tendo em conta o respetivo risco individual.
Na presença de suspeita de patologia, deverá a mesma ser esclarecida com recurso a meios auxiliares de diagnóstico (sabendo-se que as mais jovens devem evitar, tanto quanto possível, a exposição das mamas a radiações).
3. Rastreio imagiológico
3.1. Mamografia:
Chama-se mamografia à radiografia das mamas executada num aparelho de Rx dedicado, denominado mamógrafo. Hoje em dia, os modernos mamógrafos são seguros e expõem as pacientes à menor dose de radiação possível. Para permitir boas imagens, as mamas têm de ser comprimidas entre placas, o que pode causar algum desconforto, o qual não ultrapassa habitualmente um minuto para cada mama.
Esta técnica documenta eventuais alterações mamárias, sendo as mais frequentes:
– Calcificações: macrocalcificações, muito frequentes (50% das mulheres), benignas, relacionadas com a involução mamária; microcalcificações difusas ou agrupadas, punctiformes ou alongadas (da sua morfologia mamográfica dependerá um eventual grau de suspeição que pode indicar o recurso a biópsia dirigida e a outros exames).
 Microcalcificação benigna
Microcalcificação benigna
– Nódulos quísticos ou sólidos de cuja morfologia imagiológica depende o seu significado clínico.
– Alterações distróficas diversas com significado clínico próprio, sobretudo quando este influencia o risco de cancro.
Mamografia digital:
Difere da anterior pelo registo e armazenamento digitais e, sobretudo, pela possibilidade de edição das imagens pós exame, as quais podem ser melhoradas (dimensão, brilho, contraste), de forma a permitir uma leitura mais fácil e esclarecida. É também possível o seu trânsito eletrónico sem suporte argêntico, exigindo monitores de alta definição no destino para não prejudicar a observação.
Tomosíntese:
Não é mais que a mamografia digital em 3D que, com uma compressão mamária, percorre o peito com múltiplos disparos de forma a possibilitar a reprodução de imagens tridimensionais. Podendo permitir, nalguns casos, uma visualizão mais esclarecida das imagens, o seu papel no rastreio e diagnóstico da cancro da mama não está ainda bem estabelecido, tanto mais que a dose total de raios x com que a paciente é irradiada é maior que na mamografia.
3.2: Ecotomografia mamária:
Embora a mamografia seja o exame standard para o rastreio do cancro da mama, a ecografia pode, em conjunto com aquela, ser grande utilidade para o esclarecimento de muitas situações clínicas, nomeadamente na distinção entre nódulos quísticos e sólidos e em mamas muito densas. É ainda muito importante para a execução de biópsias guiadas da mama.
Sendo uma técnica barata, não invasiva e sem radiações, é indicada como ideal para o exame mamário nas mais jovens.
3.3. Ressonância magnética (RM):
A RM não é um método usado no rastreio do cancro da mama. Contudo, a RM pode ser muito útil em situações de necessidade de melhor esclarecimento de áreas suspeitas na mamografia e no controlo da evolução da doença.
4. Frequência do rastreio
4.1. O autoexame mamário deverá, como acima ficou descrito, ser feito mensalmente, num dia fixo do mês para evitar eventuais esquecimentos. Este gesto tem de representar para si um hábito, um bom hábito. Em princípio, este é o método de rastreio ideal para o grupo etário dos 30 aos 40 anos, o qual deverá praticar mesmo durante uma eventual gravidez. Não deixe nunca de o cumprir!
4.2. A mamografia (com ou sem ecotomografia) deverá ser realizada de 2 em 2 anos, nas mulheres entre os 40 e os 75 anos de idade. Em casos de risco aumentado da doença, sem prejuízo do autoexame, a frequência do rastreio imagiológico deverá ser estabelecida individualmente pelo médico.
Mesmo sabendo que estas técnicas não são 100% infalíveis, elas são indispensáveis para o diagnóstico precoce do cancro da mama.
O diagnóstico atempado do cancro da mama pode representar a fronteira entre a cura e a doença incurável. Não deixe que a sua vida seja ultrapassada pelo cancro da mama!
Consulte o seu ginecologista.
Outras leituras:
1. ACOG Recommendations on Breast Cancer Screening. www.acog.org
2. www.cancerscreening.nhs.uk
